
Kva er genterapi?
Genterapi inneber å overføre nytt genetisk materiale (DNA eller RNA) eller endre pasienten sine eigne gen for å behandle sjukdom. Genterapi blir brukt for å behandle sjukdommar som kjem av genfeil. Ein genfeil kan ha ulike konsekvensar, til dømes følgjande:
- Cellene ikkje kan produsere eit funksjonelt protein.
- Cellene produserer feil type protein.
- Cellene produserer protein med feil som kan vere skadelege.
- Genet blir overaktivt, slik at cellene produserer skadelege mengder av eit gitt protein.
I slike tilfelle kan ein overføre friske gen til ein pasient i håp om at dei nye gena vil overta funksjonen og erstatte dei øydelagde gena hos pasienten. Ei anna moglegheit er å hente ut pasienten sine eigne celler og reparere genfeilen ved hjelp av genredigering, gjerne med CRISPR, og deretter setje cellene tilbake i pasienten. Det er òg mogleg å skru av overaktive gen eller overføre gen som gir cellene nye eigenskapar som hjelper dei med å kjempe mot sjukdom.
Overføring av genetisk materiale
Den største utfordringa i utviklinga av genterapi som behandlingsform har vore å få transportert nye gen inn i ein pasient. Genetiske molekyl er for store til at dei kan krysse cellemembranen. Derfor må dei overførast til cellene på ein annan måte.

Eitt alternativ er å bruke ein vektor, som fungerer som ein transportør av genetisk materiale. I genterapi er vektoren eit virus som har blitt modifisert slik at viruset sine eigne gen, som vanlegvis gir sjukdom hos menneske, er bytte ut med det friske genet vi ønskjer å overføre til pasienten. Viruset kan då infisere cellene til pasienten med dei friske gena. Når vi bruker virus, kan dei friske gena permanent integrerast i pasienten sitt eige arvestoff.
Ei anna moglegheit er å overføre dei friske gena ved å pakke dei inn i små feittpartiklar som smeltar saman med cellemembranen til pasienten sine eigne celler. Det er òg mogleg å overføre gena mekanisk ved hjelp av ein elektrisk puls som lagar hol i cellene, slik at gen kan passere. Eller ein kan bruke genpistol til å skyte friske gen inn i ønskte celler. I desse tilfella vil ikkje genterapien vere permanent, berre gi mellombelse endringar.
Genterapi blir gitt til pasienten ved at virus, feittpartiklar eller genetisk materiale blir sprøyta inn i blodbanen eller direkte i vevet som skal behandlast. Eventuelt kan det sprøytast inn i pasienten sine eigne celler på eit laboratorium og deretter setjast inn i pasienten igjen.
Medisinsk behandling – aldri utan risiko for biverknader
Tidlegare blei genterapi sett på som teknisk vanskeleg og risikabelt, men i dag blir det rekna som ei relativ trygg behandlingsform på lik linje med andre medisinske behandlingar.
Det kan likevel oppstå biverknader viss immunsystemet til pasienten angrip det tilførte viruset eller proteinet som blir produsert av det friske genet. Dette vil redusere effekten av behandlinga og føre til at pasienten blir sjuk. Pasientar som blir behandla med genterapi, får derfor immundempande medisinar for å redusere aktiviteten til immunforsvaret og dermed også risikoen for desse biverknadene.
Ei anna ulempe ved genterapi er at viruset set inn det genetiske materialet på ein tilfeldig stad i pasienten sitt eige arvestoff. Dette kan medføre at viktige gen hos pasienten blir skrudd av eller på. Det kan igjen føre til uføresette biverknader, til dømes utvikling av kreft.
Status – kor langt har forskinga komme?
ADA-SCID er ein alvorleg genetisk sjukdom som svekkjer immunforsvaret så dramatisk at pasientane må leve heilt isolert frå omverda. I 1990 blei genterapi for første gong brukt til å behandle ei fire år gammal jente med nettopp denne sjukdommen. I 2016 blei genterapi for ADA-SCID godkjend som medisinsk behandling i EU.
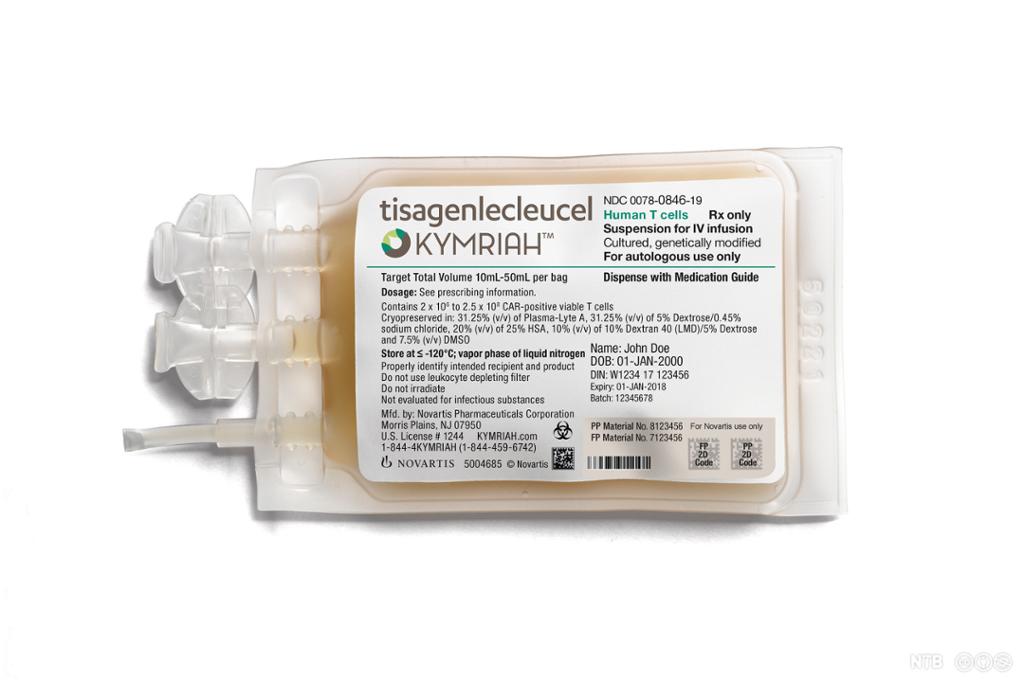
I 2018 fekk norske pasientar for første gong tilbod om genterapi gjennom det offentlege helsevesenet. Den aktuelle behandlinga heiter Kymriah og blir brukt mot enkelte typar blodkreft. Ved denne typen behandling blir pasienten sitt eige immunforsvar modifisert til å drepe kreftceller. Dette skjer ved at ein tek ut immunceller frå pasienten. Deretter blir immuncellene genmodifiserte, slik at dei kan kjenne att og vidare drepe kreftceller når dei blir sette tilbake i pasienten.
I 2021 er det genterapi under utvikling for ei rekkje sjukdommar, mellom anna hemofili, blindskap, blodsjukdommar, immunsvikt og ulike former for kreft. Det blir forventa at genterapi vil få stor betydning innan medisinsk behandling i framtida.
Genterapi – kvar skal grensa gå?
Gen påverkar ikkje berre sjukdom. Dei gir oss òg moglegheit til å gjere genetiske endringar av andre eigenskapar. Kva med å forbetre prestasjonsevna ved å auke muskelmassen eller oksygenopptaket? Eller kva med å stoppe aldringsprosessen eller auke intelligensen? Kvar skal grensa gå?
Gendoping

Gendoping er bruk av medisinsk genterapi på friske idrettsutøvarar med det føremålet å auke prestasjonsevna. Gendoping kan vere sterkt prestasjonsfremjande når det gjeld både uthald og muskelstyrke. Ved å auke aktiviteten på EPO-genet vil kroppen produsere fleire raude blodceller, og oksygenopptaket vil auke. Ei anna moglegheit er å auke aktiviteten til genet som produserer proteinet follistatin, som gir auka muskelmasse. Dette har ein allereie gjort for pasientar med muskelsvikt.
Evig ung

Aldring er ein del av livsprosessen til alle organismar. Med genterapi kan vi auke levetida på stamcellene i kroppen ved å gjere endringar på genet som kodar for enzymet telomerase. Ei slik endring kan forseinke eller hindre aldringsprosessen i kroppen og kan mellom anna brukast i behandling av alderdomsdemens. Kanskje kan vi i framtida leve til vi er 150 år?
Kva seier bioteknologilova?
I den reviderte bioteknologilova frå 2020 blei genterapi likestilt med anna medisinsk behandling av sjukdom, og genterapi har blitt ein del av sjukdomsbehandlinga i det norske helsevesenet. Likevel finst det avgrensingar. I Noreg og dei fleste andre land i verda er det forbode å gjere arvelege genetiske endringar på menneske. Dette inneber genterapi på kjønnsceller og befrukta egg. Bruken av genterapi er med andre ord avgrensa til behandling av kroppsceller hos allereie fødde individ.
Relatert innhald
Nettside hos youtube.com
Kjelde
Bioteknologirådet (2021, januar). Genterapi. Henta 2. februar 2021 frå https://www.bioteknologiradet.no/temaer/genterapi/